Por Lola Portela
Dificultad respiratoria, náuseas, dolor abdominal, reflujo, inapetencia y una pérdida de casi diez kilos. Así se sintió Ángel Corena un paciente diagnosticado con tuberculosis (TB), de la cual se contagió en su labor como jefe del grupo de soporte nutricional en un hospital de Bucaramanga.
“Todos los años me hacen controles de riesgo biológico y el último examen de la tuberculina salió positivo”, contó Ángel. Tras el diagnóstico, los médicos realizaron una tomografía computarizada (TAC) de tórax que les hizo pensar que se trataba de un nódulo, por lo que optaron por extirparle el lóbulo del pulmón afectado. Sin embargo, el reporte de patología confirmó que era tuberculosis.
Y es que Santander tiene en la actualidad un preocupante aumento de casos de tuberculosis. Así lo dio a conocer la Secretaría de Salud de Santander. De acuerdo con el informe epidemiológico más reciente, que corresponde al inicio del año 2025, hasta el mes de marzo, se han notificado 350 casos confirmados de tuberculosis en todas sus formas. Esto hizo que las autoridades de salud intensificaran acciones preventivas, diagnósticas y de tratamiento.
Del total de casos, 346 corresponden a tuberculosis sensible y 4 a la variante farmacorresistente. Lo más alarmante es que la enfermedad ha causado la muerte de 10 personas en lo que va del año, cinco de ellas menores de 49 años. De estos fallecimientos, dos están relacionados con la coinfección de VIH.
La tuberculosis es una de las principales causas de muerte en personas con VIH, y la combinación de ambas infecciones es letal. El VIH debilita el sistema inmunitario, lo que dificulta que el cuerpo combata la tuberculosis.

Las personas con VIH tienen 16 veces más probabilidades de contraer tuberculosis que las personas sin VIH. El riesgo aumenta con niveles más avanzados de inmunosupresión.
La TB latente tiene más probabilidad de convertirse en enfermedad tuberculosa en personas con VIH.
El secretario de Salud de Santander, Edwin Prada, precisó que la Secretaría sigue ejecutando diversas estrategias de prevención y control para hacer frente a la creciente incidencia de tuberculosis. “Nos encontramos implementando un programa intensivo de promoción, prevención, diagnóstico temprano y tratamiento adecuado, con el objetivo de reducir el impacto de esta enfermedad”, afirmó Prada.

Entre las principales estrategias está la búsqueda activa de casos, la realización de pruebas moleculares en grupos de riesgo, y la intervención directa en comunidades y entornos vulnerables, como instituciones educativas y de salud.
Cifras alarmantes: el panorama global y departamental
El caso de Ángel Corena es uno de los 1.646 nuevos casos de esta enfermedad en Santander, registrados entre el 1 de enero del 2024; hasta el 28 de febrero del 2025, esto de acuerdo con el Sistema Nacional de Vigilancia en Salud Pública (Sivigila), lo que ubica al departamento en el quinto lugar a nivel nacional con el 5.6% del total de infectados en Colombia (29.240), en este periodo.
Según la Organización Mundial de la Salud (OMS), 10 millones de personas anualmente son afectadas por la tuberculosis y diariamente es la causa de muerte de aproximadamente 4.300 personas, convirtiéndola nuevamente en la enfermedad infecciosa más mortal del mundo desplazando al Covid-19.
Formas más graves de tuberculosis: la opinión de un experto
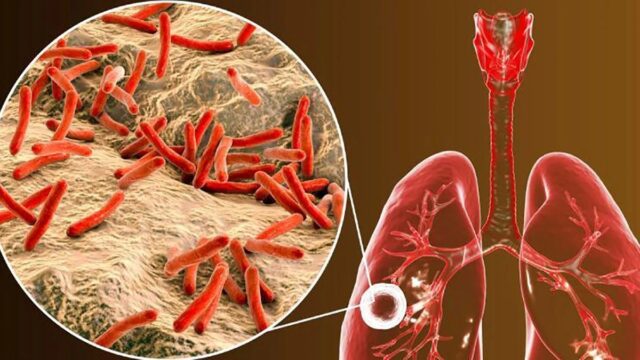
La tuberculosis es una enfermedad infecciosa causada por la bacteria Mycobacterium Tuberculosis. Existen dos tipos principales de esta enfermedad, la tuberculosis pulmonar, que como su nombre lo indica, afecta directamente a los pulmones, y la tuberculosis extrapulmonar que además de comprometer órganos como el hígado o los riñones, llega a afectar el Sistema Óseo, Gastrointestinal y el Sistema Nervioso Central.
Luis Guillermo Uribe, médico internista e Infectólogo de la Fundación Cardiovascular de Colombia, advierte que “las formas más graves de la enfermedad son las que afectan al sistema nervioso central y la tuberculosis miliar que se disemina en todo el cuerpo a través de la sangre y que vemos en pacientes inmunosuprimidos”.
El doctor Luis Guillermo Uribe también destaca que el hacinamiento, la desnutrición y las deficiencias en el acceso a la salud son factores determinantes en la persistencia de la tuberculosis, lo que convierte a las cárceles en focos de contagio.
Los grupos vulnerables: cárceles y pacientes con VIH en riesgo
En la Cárcel Modelo de Bucaramanga, el número de presos infectados aumentó de 64 a 79 (no todos registrados aún), entre el 12 y el 19 de febrero del 2025, lo que representa un aumento de 15 casos en una semana. Esta situación en el centro penitenciario se refleja en las cifras de Sivigila, que plantean que el 41,4% de los 128 casos de tuberculosis reportados este año en Bucaramanga corresponden al Grupo Poblacional (GP) carcelario.
Los pacientes con Virus de Inmunodeficiencia Humana (VIH) también corren un mayor riesgo de contraer la enfermedad. Según Alfredo Hinestrosa, médico internista y jefe de la Unidad de Cuidados Intensivos del Hospital Universitario Los Comuneros de Bucaramanga, existe una estrecha relación entre ambas enfermedades: “La coinfección con el VIH es común, ya que estos pacientes tienen debilitado el sistema inmune, lo que los hace más susceptibles a padecer tuberculosis”.
Según el Instituto Nacional de Salud, en Santander, 977 pacientes con VIH también tienen tuberculosis, lo que representa el 59.5% de los casos notificados entre 2024 y lo que va del 2025.
Las personas de estratos uno y dos son más propensas a padecer la enfermedad, pues 1.305 pacientes con tuberculosis en Santander en el último año pertenecen a uno de estos estratos. Según Hinestrosa, los mismos factores que hacen vulnerable a la población carcelaria, además de la desinformación y la falta de recursos para una detección temprana de la enfermedad, influyen en la probabilidad de que las personas contraigan tuberculosis.
Un tratamiento difícil de soportar

El tratamiento para combatir la tuberculosis genera en algunos casos efectos secundarios severos. Por eso el abandono del tratamiento es común en pacientes con tuberculosis. Jessica Liliana Abril, encargada de vigilancia epidemiológica en una institución de salud de Bucaramanga, explica que el tratamiento tiene dos fases: una intensiva de 56 dosis de cuatro medicamentos (Isoniazida, Rifampicina, Pirazinamida y Etambutol – RHZE), con una duración aproximada de dos meses, aunque puede variar según la respuesta del paciente, y una fase de continuación con 112 dosis de RHZE, que generalmente se extiende por cuatro meses.
“Al ser un medicamento tan agresivo y con tantos efectos secundarios, muchos pacientes abandonan el tratamiento. La enfermedad empeora y regresan para continuar, pero algunos crean resistencia y entonces se debe aumentar las dosis”. Y. añade que “los pacientes con adicciones a las drogas suelen ser sometidos, a veces, desde el inicio a tratamientos más agresivos por su alta resistencia a los medicamentos”.
Factores que agravan la crisis: pandemia y abandono del tratamiento
En un reciente análisis realizado el 10 de febrero del 2025 por la Universidad de Santander (UDES) titulado “Las preocupantes cifras de tuberculosis en Santander y Colombia”, el médico infectólogo Jorge Iván Marín Uribe afirma que durante la pandemia del Covid-19, las personas usaron medicamentos inmunosupresores como la dexametasona, estos debilitaron las defensas y aumentaron el riesgo de tuberculosis.
Jessica Abril también menciona que el uso de tapabocas durante la pandemia influyó en la disminución de casos durante el periodo de la pandemia del 2020 al 2021. Sin embargo, al suspender su uso cuando finalizó la crisis sanitaria, se produjo un aumento del 20% de los casos en el 2022, en comparación con el año anterior, llegando a un total de 17 mil infectados a nivel nacional.
Por su parte, el doctor Hinestrosa advierte que los nuevos métodos de detección, como el estudio GeneXpert —una prueba realizada al esputo para identificar el Mycobacterium tuberculosis a partir de su Ácido Desoxirribonucleico (ADN)—, junto con las pruebas microbiológicas y los TAC, hacen más eficiente el diagnóstico de la tuberculosis.
La importancia de la detección temprana salva vidas
En Colombia se inició el Plan Estratégico “Hacia el fin de la Tuberculosis”, una guía del Ministerio de Salud que busca reducir y controlar la tuberculosis en el país entre 2016 y 2025. Sin embargo, Jessica Abril señala que el último informe de seguimiento se publicó en 2020, lo que impide conocer las estrategias actuales frente al reciente aumento de casos.
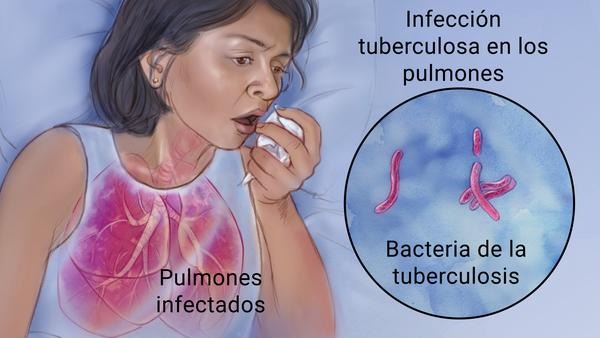
Tratar la tuberculosis a tiempo es esencial para prevenir la mortalidad de la misma. Si una persona presenta algún síntoma como: tos por tres semanas seguidas, fiebre, sudoración y pérdida de peso inexplicable, es importante que acuda a un médico lo más pronto posible.
Santander intensifica sus esfuerzos contra la tuberculosis tras reportar 350 casos en 2025, incluyendo casos sensibles y farmacorresistentes, con 10 muertes registradas. El departamento implementa estrategias de prevención, búsqueda activa y pruebas moleculares para combatir la enfermedad.